Degenerativní onemocnění krční páteře
Degenerativní onemocnění krční páteře:
Bolesti krční páteře jsou obtíže natolik běžné a časté a jejich příčina natolik různorodá, že jednoznačné určení příčiny bolesti bývá velice obtížné a často i nemožné. Degenerativní změny různého rozsahu nacházíme na páteři každého člověka – bez bolestí i s bolestmi.Degenerativní změny v oblasti krční páteře vedou ve svém důsledku ke zvětšování objemu kostní tkáně (spondylosa a spondylartroza). Pokud při rozvoji degenerativních změn dojde k významnému útlaku nervových struktur, pak se objeví typické příznaky, které pacienta přivedou k lékaři. Všechny uvedené změny mohou být ovšem přítomné i bez útlaku nervových struktur (kost nebo chrupavčitá ploténka se vyklenuje jiným směrem, než je mícha a nervy) a poté příznaky nezpůsobují. Je tedy možné mít na krční páteři "degenerativní nález", a přesto nemít příznaky, nebo mít příznaky neodpovídající popisovaným změnám.
Příznaky
Nejčastější obtíží je bolest, která je zpravidla ostrá a vystřeluje do horní končetiny. Často je doprovázena mravenčením či brněním. V některých případech se přidává slabost svalů a snížení nebo ztráta citlivosti. Tyto obtíže jsou obvykle v typické lokalizaci odpovídající postiženému nervu. Odborně stav nazýváme cervikobrachiálním syndromem (CB syndrom). Často pacienta obtěžuje bolest krční páteře se šířením do zátylku a temene, bolesti za očima (cervikokraniální syndrom, CC syndrom), či pocit na zvracení a závratě (cervikovestibulární syndrom, CV syndrom) – tyto 2 příznaky však zpravidla nejsou způsobeny vlastním útlakem nervových struktur, ale spíše celkovým vadným postavením krční páteře a je nutno upozornit, že v těchto případech není operace příliš úspěšná. Při výraznějším postižení krční páteře může dojít k poruše funkce míchy. To se může projevit brněním horních i dolních končetin, zhoršením chůze, častým zakopáváním až neschopností chůze - odborně se stav nazývá cervikální myelopatie.
Vyšetření
Základem je vždy neurologické vyšetření. Základní zobrazovací metodou je rentgen (RTG) krční páteře, a to v několika provedeních (snímek zepředu, zboku, šikmé snímky, snímky v předklonu a záklonu a další). Podrobnější zobrazení poskytuje CT (výpočetní tomograf) a MRI (magnetická rezonance). Vzácně je prováděno PMG vyšetření (CT-perimyelografie). Vyšetření spočívá v aplikací kontrastní látky do páteřního kanálu a následném RTG a CT vyšetření. Někdy je nutné doplnit elektrofyziologické vyšetření (EMG – elektromyografie, EVP – evokované potenciály), tj. vyšetření funkce nervů a míchy. Pouze v případě, že tato vyšetření potvrdí dráždění a útlak nervových struktur, lze předpokládat úspěch operačního řešení.
Magnetická Rezonance krční páteře, výhřez ploténky C6/7
Konzervativní (neoperační) léčba
Bolesti krční páteře různého charakteru trápí velké množství lidí, ve většině případů však operace není nezbytná. Bolesti ustoupí již neoperační léčbou: režimovými opatřeními, léky proti bolesti, léky na uvolnění svalů, které se někdy ke zvýšení účinnosti podávají v infúzích (kapačkách). Velice důležitou úlohu hraje rehabilitace.
Operační léčba
Tam, kde neoperační léčba selhává, obtíže trvají nebo se i přes léčbu zhoršují a pomocí zobrazovacích metod byla nalezena příčina obtíží, přichází v úvahu některá z operací na krční páteři. Podstatou každé operace je vždy odstranění útlaku nervů a míchy a zajištění stability páteře.
Nejčastějším výkonem je operace krční páteře předním (anterolaterálním) přístupem. Výkon je prováděn v narkóze (celkové anestézii). Podstatou výkonu je odstranění útlaku nervů odstraněním meziobratlové ploténky a kostních výrůstků pod mikroskopem. Meziobratlová ploténka je po odstranění nahrazena umělou náhradou vyplněnou materiálem, který podporuje růst kosti a sousední obratle jsou fixovány titanovou dlahou a šrouby. V případě jednoprostorových operacích už dnes častěji používáme systém umožňující fixovat náhradu ploténky do sousedních těl bez použití dlahy. Spojené obratle časem srostou a zajistí tak stabilitu páteře. V některých případech lze pohyb mezi oběma obratli zachovat voperováním umělé ploténky. Naopak u těžkého postižení krční páteře může být nutností odstranění několika meziobratlových plotének nebo i celého obratle. Některé nálezy si mohou vynutit i operaci ze zadního přístupu. K takovým výkonům patří např. laminoplastika, či laminektomie, při kterých je rozšířen páteřní kanál ve velkém rozsahu. Někdy je dokonce nutná operace s kombinací obou přístupů. Některé vzácné diagnosy vyžadují další sofistikované přístupy.
Poloha pacienta na operačním stole před plánovanou operační krční páteře
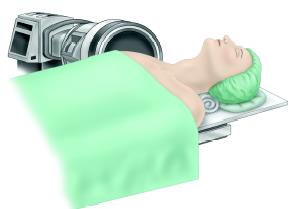
Stav po odstranění ploténky C5/6 z předního přístupu (peroperační snímek z mikroskopu)
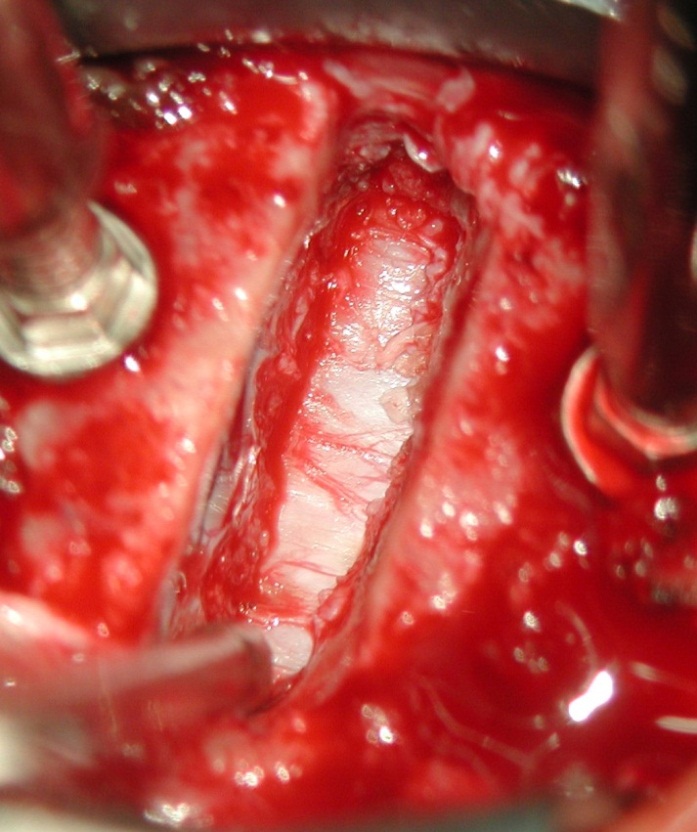
Schématické znázornění předního přístupu ke krční páteři mezi karotickým svazkem (vpravo od prstu)a jícnem, průdušnicí a štítnou žlázou (vlevo od prstu)
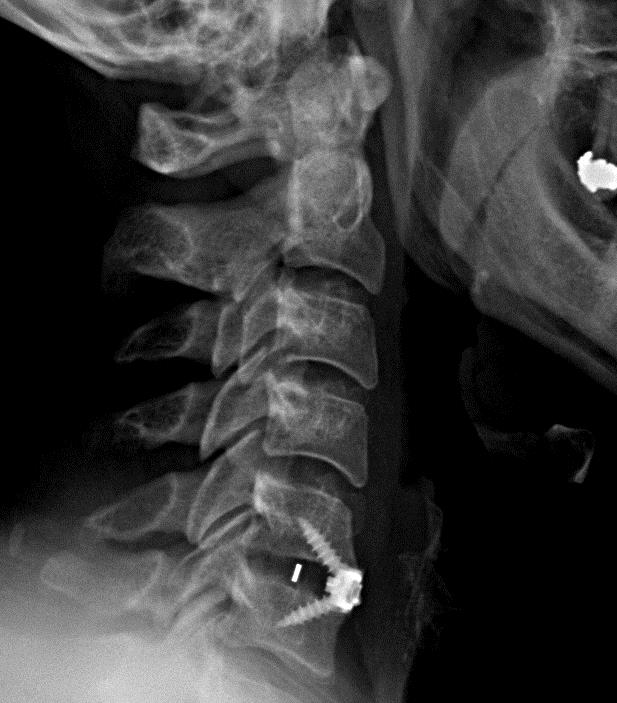
Náhrada krční ploténky C5/6 pevnou náhradou a její fixace do okolních obratlových těl titanovými šrouby
Komplikace
Každý operační výkon s sebou přináší riziko nechtěných komplikací souvisejících jednak se samotným chirurgickým zákrokem, jednak s anestézií. Většina komplikací je vzácných nebo málo závažných. K častějším nepříjemnostem patří pocit „knedlíku v krku“ nebo dočasný chrapot po operaci v důsledku otoku operační rány a krku. Vzácně může být příčinou chrapotu poranění hlasivkového nervu s obrnou hlasivky. Poranění orgánů krku (jícnu, hrtanu, cév apod.) je velmi vzácné, stejně tak i poranění nervových kořenů a míchy. V případě těžkého nálezu může dojít k poranění tvrdé pleny s následným únikem mozkomíšního moku. Takovou komplikaci lze ošetřit tkáňovým lepidlem, v některých případech může být nutností zavedení dočasné drenáže mozkomíšního moku. K vzácným, nicméně závažným komplikacím, patří cévní mozková příhoda (mrtvice) nebo zhoršení neurologického nálezu (ochrnutí) u predisponovaných jedinců (např. při výrazně zúženém páteřním kanálu). K pooperačním komplikacím patří krevní výron (hematom) v ráně, infekce v ráně či rozestup rány. Rovněž pozdní komplikace (uvolnění šroubu, zlomení šroubu nebo dlahy, zborcení kostního štěpu se vznikem pakloubu atp.) jsou málo časté. U operací ze zadního přístupu je poranění orgánů krku ještě vzácnější, bývají ale výraznější bolesti v ráně. V některých případech dochází časem k úbytku šíjových svalů (atrofii svalů).
Průběh hospitalizace a pooperačního období
V den přijetí k plánované operaci budete vyšetřeni přijímacím lékařem a bude opět posouzen Váš zdravotní stav, rizika a prospěšnost operace. Může se stát, že se Váš zdravotní stav a obtíže změní natolik, že Vám operaci nakonec nedoporučíme nebo ji již nebudete potřebovat. V den příjmu proběhne i veškerá předoperační příprava, na vše důležité Vás upozorní zdravotní sestra. Operace je nejčastěji plánována na následující den. V případech nutnosti ošetřit pacienty v ohrožení života nebo nutnosti provedení urgentního výkonu je bohužel možné, že bude Vaše operace odložena. Tato situace je nepříjemná jak pro Vás, tak i pro ošetřující personál, proto Vás prosíme o pochopení. Po operaci krční páteře Vám může být doporučeno nošení měkkého krčního límce minimálně na dobu 2-3 týdnů po operaci, ale toto rozhodnutí je vždy individuální. Kontrolní RTG krční páteře bývá většinou proveden na první ambulantní kontrole. Budete instruován(a) rehabilitační sestrou o pohybovém omezení a pod jejím dozorem rehabilitovat. Pravidelně bude kontrolována operační rána. Celková doba pobytu v nemocnici bývá kolem 4-5 dnů. Základem rehabilitace jsou zpočátku tzv. izometrické cviky sloužící ke stimulaci a uvolnění svalů krku a posilování oslabených svalů, následuje léčebná tělesná výchova a další speciální techniky. Cílem je odstranit funkční poruchy, které vedly k degenerativním změnám na páteři a mohou být též příčinou reziduálních obtíží. Cesta k odstranění takových funkčních poruch může být dlouhá a záleží na Vaší snaze a vytrvalosti. Límec je vhodné nosit pouze v prvních týdnech po operaci na delší chůzi či při jízdě v dopravních prostředcích, tedy především tam, kde hrozí pád nebo neočekávaný prudký pohyb hlavou.


