2.3 Chronické srdeční selhání
Filip Málek
Definice
Jedná se o klinický syndrom, vyskytuje se u pacientů s poruchou srdeční funkce a přítomností příznaků srdečního selhání. Na rozdíl od akutního srdečního selhání se jedná o vleklé, chronické onemocnění.
Nezaměňovat za infarkt myokardu nebo srdeční zástavu.
Příčiny
Nejčastěji ischemická choroba srdeční, typicky následek infarktu myokardu. Kardiomyopatie (primární poškození srdečního svalu). Myokarditidy (stav po zánětu srdečního svalu). Onemocnění srdečních chlopní. Poruchy srdečního rytmu – arytmie.
Hlavní rizikové faktory: cukrovka, obezita, kouření cigaret, vysoký krevní tlak.
Výskyt v populaci:
Chronické srdeční selhání (CHSS) je z populačního hlediska charakterizováno stoupající prevalencí (výskytem celkového počtu nemocných v dané populaci). Odhad prevalence srdečního selhání je ve vyspělých státech 2–3 % a incidence (počet nových případů v populaci za rok) 0,4–0,6 %. Výskyt srdečního selhání je vyšší u starších jedinců, u nemocných nad 80 let dokonce 10 %. Za vzestup prevalence a incidence srdečního selhání je odpovědné stárnutí populace, pokles smrtnosti na ischemickou chorobu srdeční (srdeční infarkt) a zlepšení péče o pacienty se srdečním selháním s prodloužením jejich délky života. Srdeční selhání je označováno za epidemii 21. století a odhaduje se zvýšení prevalence až o 50 % do roku 2030.
Klasifikace chronického srdečního selhání
Podle srdeční funkce dělíme chronické srdeční selhání do tří kategorií. Zdravé srdce pracuje tak, že vypudí během jednoho stahu 60 % z celkového objemu krve v srdci na konci diastoly. Tento poměr je označován jako ejekční frakce EF levé komory. Srdeční selhání má kategorie: 1. se sníženou ejekční frakcí (< 40 %), 2. s mírně sníženou EF (40–50 %) a se zachovalou EF (> 50 %). Novou kategorií je srdeční selhání se zlepšenou ejekční frakcí (HFimpEF – improved ejection fraction). Jedná se o pacienty původně s HFrEF, u kterých došlo ke zvýšení ejekční frakce levé komory díky terapii alespoň o 10 %.
Funkční klasifikace:
Podle tolerance zátěže čtyři kategorie NYHA (NewYork Heart Association) (tab. 2.1).
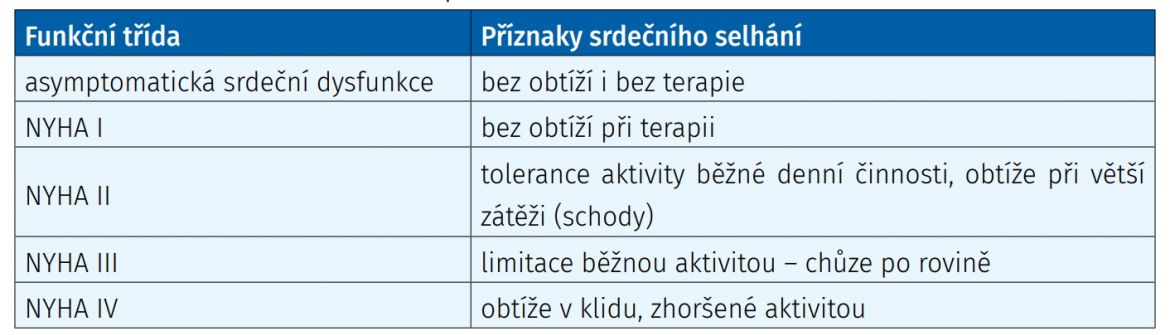
Tab. 2.1: Funkční klasifikace podle NYHA
Diagnostika
Diagnóza chronického srdečního selhání je založena na přítomnosti symptomů a objektivních známek srdeční insuficience v klidu nebo při zátěži a průkazu poruchy srdeční funkce v klidu. Ve sporných případech pomůže v potvrzení diagnózy pozitivní odpověď na léčbu zaměřenou na srdeční selhání.
Příznaky
Subjektivní:(lze zjistit jen rozhovorem s pacientem) – dušnost (pocit dechové tísně) při zátěži, později v klidu, noční dušnost, zvýšená únavnost, snížení tolerance zátěže, svalová slabost, bušení srdce, ztráty vědomí, závratě, nechutenství, bolesti břicha po jídle.
Objektivní: (zjistí lékař fyzikálním vyšetřením) – otoky končetin, zvětšení objemu břicha, změny hmotnosti (jak přírůstek, tak pokles v krátkém časovém úseku).
Příznaky srdečního selhání nejsou specifické, mohou se vyskytovat i u jiných onemocnění, například dušnost při onemocnění plic, otoky při onemocnění ledvin, zvětšení břicha u onemocnění jater.
Vyšetřovací metody
Kromě elektrokardiografie (EKG) slouží k objektivizaci poruchy srdeční funkce řada pomocných metod. Přínosné pro diagnózu je i rentgenové (rtg) vyšetření hrudníku a z laboratorních metod pak stanovení B-natriuretických peptidů (BNP a NT-proBNP) v krvi nemocných. Tato vyšetření může provést i praktický lékař.
Speciální vyšetření: například echokardiografie včetně dopplerovského vyšetření patří již do rukou kardiologa. Z dalších vyšetřovacích metod je nutno uvést srdeční katetrizaci (selektivní koronarografii), magnetickou rezonanci srdce, případně metody nukleární medicíny. Tyto metody slouží k objasnění příčiny srdečního selhání. Pro posouzení tolerance zátěže jsou vhodné zátěžové testy, například spiroergometrie nebo šestiminutový test chůze.
Léčba
Cílem léčby srdečního selhání je prodloužit život, snížit nemocnost, především riziko hospitalizace a zachovat přijatelnou kvalitu života nemocných. Kromě režimových opatření je základem léčby všech nemocných farmakoterapie (léky), u vybraných pacientů pak může být efektivní přístrojová (defibrilátor, kardiostimulátor) a chirurgická léčba (bypass, operace chlopní). U pokročilého srdečního selhání je vždy nutné uvažovat o srdeční transplantaci nebo zavedení mechanické srdeční podpory, tyto metody patří do rukou transplantačních center.
Některé příčiny srdeční dysfunkce můžeme ovlivnit specifickou léčbou. Například je-li podkladem srdeční dysfunkce ischemie myokardu, jejím odstraněním můžeme zlepšit srdeční funkci, odstranit nebo zlepšit obtíže nemocného a ovlivnit další průběh onemocnění. Dalším příkladem je léčba srdeční arytmie. Odstraněním arytmie můžeme v některých případech i normalizovat srdeční funkci. Některé léčebné postupy jsou naopak společné bez ohledu na příčinu srdeční dysfunkce.
Režimová opatření:Jsou nenahraditelná v léčbě CHSS a pacient o nich musí být poučen.
Nutné jsou denní kontroly hmotnosti na kvalitní váze, nutné je hlídat příjem tekutin (zapisovat si denně do deníku). U pokročilého srdečního selhání měřit pravidelně i množství moči.
U obézních se doporučuje snížit hmotnost, jíst pravidelně v menších porcích, omezit příjem soli v případě otoků. Příjem tekutin u pacientů s otoky by měl být maximálně 1200–1500 ml denně! Je nutné započítat kávu, čaj, polévky. Je třeba omezit příjem alkoholu, zejména destiláty mají toxický vliv na srdeční sval.
Doporučuje se udržet si fyzickou výkonnost, denně rehabilitace, řídit se obtížemi (nevyčerpat se, nepřekonávat dušnost nebo únavnost při zátěži). Ideální jsou denní procházky. U lehčích forem jízda na kole, plavání, tanec. Je vhodné pokračovat v koníčcích (například práce na zahradě).
Léky u srdečního selhání:
Farmakoterapie – léčba pomocí léků je základem léčby všech pacientů s CHSS.
Léky pro léčbu CHSS zahrnují léky, které ovlivňují příznaky (například diuretika – léky na odvodnění), a léky, které ovlivňují prognózu. Dávkování a frekvenci podávání vždy určuje lékař (tab. 2.2), je třeba dávky nevynechávat, případné nežádoucí účinky nutno konzultovat s lékařem.
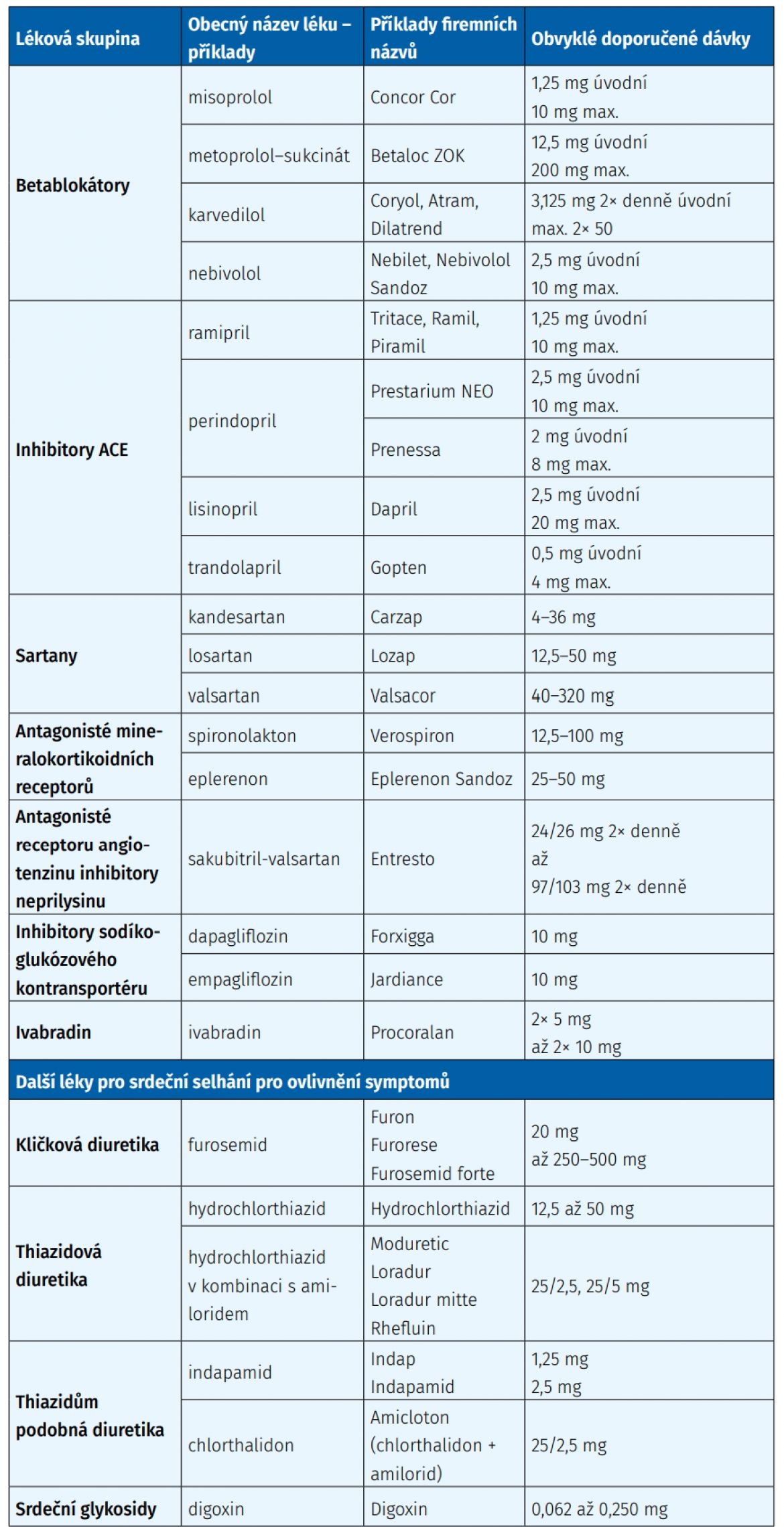
Tab. 2.2: Přehled a dávkování základních léků u srdečního selhání
Kromě léků pro CHSS musí brát řada pacientů další léky (například léky na ředění krve, na cukrovku, na snížení cholesterolu, na dnu a na další choroby).
Základními léky pro léčbu srdečního jsou léky, které ovlivňují průběh onemocnění, a tedy i prognózu. Patří sem betablokátory (BB), inhibitory enzymu konvertujícího angiotenzin (ACEI), antagonisté receptoru angiotenzinu – sartany (ARB), antagonisté mineralokortikoidních receptorů (MRA), sakubitril-valsartan (skupina ARNI) a inhibitory sodíko-glukózového kontransporteru 2 (iSGLT2) – glifloziny. Průběh srdečního selhání může ovlivňovat u některých pacientů dále ivabradin a vericiguat.
Digoxin a diuretika patří do skupiny léků, které ovlivňují příznaky srdečního selhání, ale nemají prokázaný vliv na prognózu pacientů.
Přístrojová léčba srdečního selhání:
U CHSS s pokračujícími příznaky a poruchou srdeční funkce navzdory optimální farmakoterapii je indikována implantace defibrilátoru pro prevenci náhlé srdeční smrti.
U pacientů s takzvanou srdeční dyssynchronií pak je nutné uvažovat o zavedení srdeční resynchronizační léčby (speciální kardiostimulátor, který má současně funkci defibrilátoru).
Další možnosti nefarmakologické léčby srdečního selhání:
U pacientů, u kterých není vhodná srdeční resynchronizační léčba, můžeme uvažovat o zavedení speciální kardiostimulace – modulace srdeční kontrakce (CCM – cardiac contractility modulation). Tyto přístroje jsou implantovány v některých specializovaných centrech.
U některých pacientů se sníženou srdeční funkcí (například s výdutí po infarktu myokardu nebo u pacientů s dilatační kardiomyopatií) je možné indikovat metody zaměřené na změnu tvaru levé komory (tzv. antiremodelační zákroky – hybridní operace za účasti kardiologa a kardiochirurga nebo katetrizační metody s cílem zmenšit objem levé komory). Tyto metody jsou předmětem klinického výzkumu specializovaných center.
Léčba srdečního selhání se zachovalou nebo mírně sníženou ejekční frakcí
Doporučení odborných společností se u těchto pacientů zaměřují na léčbu arteriální hypertenze, ischemické choroby srdeční a poruch srdečního rytmu. Léčba je empirická, v případě známek kongesce pomáhají diuretika. Další metody léčby jsou ve stadiu výzkumu.
Praktické aspekty péče o pacienty s chronickým srdečním selháním
Na péči se podílejí různé úrovně péče, nezbytná je dispenzarizace (pravidelné kontroly) praktickým lékařem a ambulantním kardiologem, u komplikovanějších případů jsou nutné kontroly v ambulancích srdečního selhání při kardiologických centrech.
O charakteru onemocnění je vhodné informovat rodinné příslušníky. Při podezření na genetické příčiny srdečního onemocnění je vhodné vyšetření přímých příbuzných.
Řízení motorových vozidel: Vždy nutné konzultovat s lékařem – kardiologem, zákaz řízení mají pacienti s pokročilým srdečním selháním NYHA III a IV a pacienti se závažnými poruchami srdečního rytmu zjištěnými při kontrole defibrilátoru. Zákaz řízení může být dočasný, v některých případech pak trvalý. Pacienti s defibrilátorem nesmí řídit jako řidiči z povolání.
Pracovní schopnost:Závisí na pokročilosti onemocnění. U lehčích forem je návrat do zaměstnání možný. Při těžké srdeční dysfunkci se doporučuje zahájit řízení o částečném nebo plném invalidním důchodu cestou praktického lékaře.