16.4 Tachyarytmie
Pavel Hála
Tachyarytmie jsou poruchy srdečního rytmu, které jsou charakterizovány rychlou srdeční frekvencí (více než 100 tepů za minutu). Dělení je možné na supraventrikulární tachykardie(SVT), které k svému vzniku a udržení využívají přirozený převodní aparát, tj. struktury nad úrovní Hisova svazku, a komorové (ventrikulární) tachykardie (obr. 16.5). Zahrnujeme sem poruchy rytmu zcela benigní, poruchy potenciálně nebezpečné a dále i život ohrožující arytmie vedoucí k oběhovému selhání a bez poskytnutí adekvátní léčby i ke smrti.
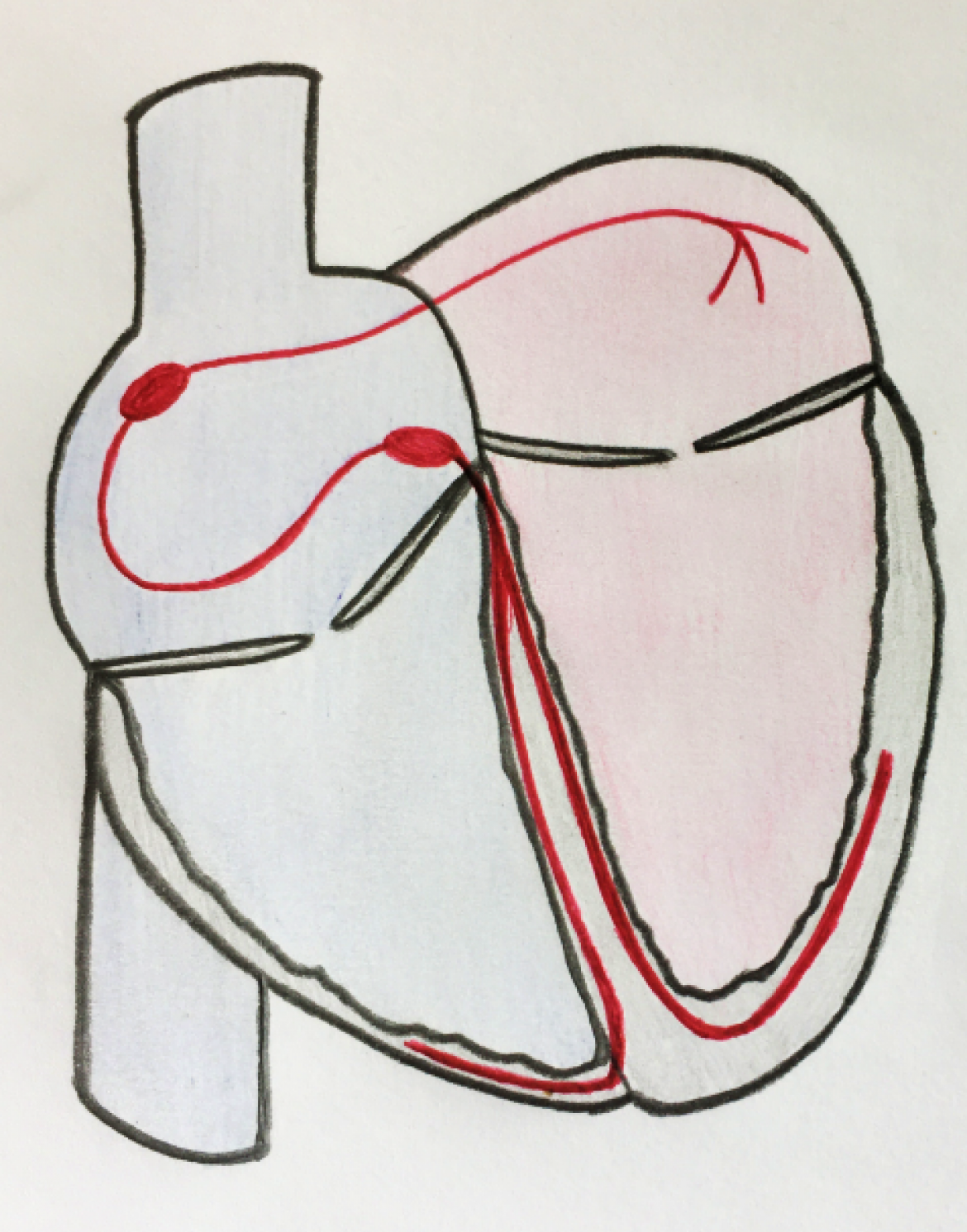
Obr. 16.5 Schéma převodního systému srdečního (červeně), který rozvádí elektrický impulz na srdeční sval
Klinická manifestace tachyarytmií
U některých pacientů se mohou arytmie vyskytovat bezpříznakově a na onemocnění se přijde náhodou při jiném vyšetření, nejčastějšími projevy jsou ale palpitace, tedy nepříjemný pocit silného nebo rychlého bušení srdce, který může či nemusí být spojen s nepravidelností. Popisováno bývá chvění na hrudi, které může být doprovázeno psychickou nepohodou. Při velmi rychlých arytmiích nebo v případě přidružených onemocnění se může tachyarytmie manifestovat i celkovou slabostí, poruchami vědomí, až jeho ztrátou.
Patofyziologie (mechanismus vzniku) jednotlivých typů tachyarytmií
Tachyarytmie mohou vznikat na základě poruchy šíření vzruchu po membránách buněk myokardu a převodního systému srdce. Základními principy jsou:
- re-entry, při kterém vzniká okruh šíření vzruchu mezi dvěma anatomicky definovanými drahami s funkčně rozdílnou rychlostí vedení. Ten pak rychle krouží a rychle aktivuje okolní myokard.
- fokální aktivita – téměř každá buňka srdečního svalu má schopnost automacie, tedy udávání rytmu o určité frekvenci, ta se ale za normálních okolností neuplatňuje. Dojde-li k poruše a urychlení, hovoříme o abnormální automacii, dochází-li k depolarizaci na základě předchozího vzruchu, nazýváme tuto spouštěnou aktivitou. Oba tyto mechanismy jsou zdrojem fokálních arytmií.
Supraventrikulární tachykardie (SVT)
Porucha rytmu může vycházet z každé z částí přirozeného převodního aparátu (autonomní elektrický aktivační systém srdce, viz kapitolu 16.5) funkčně umístěné nad Hisovým svazkem. Při nepřiměřené sinusové tachykardii je zdroj arytmie přímo v normálním srdečním pacemakeru, projevem jsou rychlé palpitace (obvykle > 120/minutu) neodpovídající námaze či stresu.
Jako léčbu k potlačení příznaků je možné volit medikamentózní přípravky (betablokátory, ivabradin), jen v limitovaných případech je možné volit katetrizační ablaci (odstranění arytmie přímo v místě vzniku). Vychází-li zdroj tachykardie z jiného fokusu umístěného v síních, hovoříme o síňových tachykardiích. Ty se vyznačují vlnami P odlišné morfologie a obvykle začínají i končí náhle. Výskyt je možné potlačit léky – antiarytmiky – k definitivnímu odstranění je vhodné indikovat katetrizační ablaci, u těchto arytmií je dnes léčbou první volby. Nejčastější formou SVT je pak AVNRT (atrioventrikulární nodální re-entry tachykardie), která využívá krouživou aktivaci (mikro re-entry) v oblasti síňokomorového uzlu. Zde shluk buněk převodního systému vytváří funkčně dvě dráhy s rozdílnou rychlostí vedení vzruchu, který, jak bylo vysvětleno výše, rychle obíhá po kruhové dráze a patologicky tak urychluje jak síňový, tak i komorový myokard. Projevy této arytmie doprovází vedle palpitací často i úzkost, nervozita, vzácněji pak presynkopa nebo i synkopa. Začátek této arytmie bývá spojen se změnou polohy těla nebo s kolísáním tonu vegetativního systému – například při emočním vypětí. Dlouhodobé užívání léků může výskyt potlačit, definitivní odstranění artymie je ale možné pouze katetrizační ablací. Při diagnostickém katetrizačním elektrofyziologickém vyšetření nacházíme v oblasti síňokomorového uzlu dualitu (zdvojené) vedení přes pomaluvedoucí a rychlevedoucí dráhy. Katetrizační ablací, při které dojde k přerušení pomalé dráhy, zrušíme možnost pro kroužení vzruchu, a tím zabráníme dalším rozběhům arytmie. Existuje zde ovšem riziko vzniku kompletní blokády, která si vyžádá implantaci kardiostimulátoru; riziko této komplikace je však nižší než 1 % a je vyřešeno přímo na sále. Podklad jiné arytmie s podobným názvem – AVRT (atrio-ventrikulární re-entry tachykardie) – spočívá opět v kroužení vzruchu, zde ovšem přes normální převodní systém a tzv. přídatnou dráhu. Ta se správně v srdci vyskytovat nemá, a jedná se tak vlastně o vrozenou vadu. Projevy jsou obdobné jako u předchozích arytmií a takový syndrom nazýváme Wolffův-Parkinsonův-Whiteův (WPW). I mimo arytmii se může přídatná dráha na běžném EKG záznamu projevit jako delta vlna značící preexcitaci. Její léčbou je ve všech případech katetrizační ablace této dráhy – po jejím odstranění je arytmie vyléčená. O toto odstranění se pokoušíme vždy, protože přítomnost antegrádně vedoucí dráhy je nebezpečná – může být podkladem i pro nebezpečné komorové arytmie.
Fluttery síní představují různorodou skupinu, pro kterou je společný opět re-entry mechanismus, který využívá anatomicky predisponujících drah k udržení krouživého vzruchu a arytmie. Typický flutter síní označuje okruh v pravé síni – zde anatomická struktura kavotrikuspidálního isthmu – relativně tlusté tkáně mezi dolní dutou žilou a anulem trikuspidální chlopně funguje jako nejužší místo, na kterém je arytmie závislá. U atypických síňových flutterů je okruh definován jinými anatomickými strukturami, například i po předchozích zákrocích na srdci, a jejich nález je klíčový k odstranění arytmie katetrizační ablací – ta bývá technicky značně náročná. Klinické projevy síňových flutterů jsou od bezpříznakových běhů arytmie,přes palpitace obtížně odlišitelné od jiných arytmií až po dušnost, tlaky na hrudi, celkové slabosti a nevýkonnost. Jejich odstranění je možné opět katetrizační ablací spočívající v docílení bloku vedení vzruchu přes isthmus konkrétního okruhu.
Komorové tachykardie (KT)
Při komorových (ventrikulárních) arytmiích se zdroj arytmie nachází ve svalovině komor a arytmie je tak nezávislá na síňovém myokardu. Komorové stahy se mohou vyskytovat izolovaně, pak hovoříme o extrasystolách, nebo nahromaděny v libovolném množství, kdy hovoříme o bězích arytmie – tachykardie. U extrasystol (viz kapitolu 16.3) je typickým klinickým projevem charakteristická palpitace projevující se stahem mimo pravidelný rytmus, následovaným prodlevou a dalším stahem, který je vnímám jako silnější, plnější. U takovéto arytmie závisí na její četnosti, obvykle se jedná o benigní nález, který často nevyžaduje léčbu. Naopak setrvale běžící komorové arytmie patří mezi potenciálně maligní, až bezprostředně život ohrožující arytmie. Zde je vždy nutné podrobné dovyšetření včetně vyloučení ischemické choroby srdeční, vrozených onemocnění srdečního svalu (postihujících jak levou, tak i pravou srdeční komoru) a další sledování, zvláště se zaměřením na vývoj systolické mechanické funkce levé komory srdeční.
Komorová fibrilace pak představuje naprosto chaotickou, tedy elektricky neorganizovanou aktivaci srdečního svalu, kdy obě srdeční komory přestávají plnit svoji mechanickou funkci a pumpovat krev do krevního oběhu. Tento stav vede během pár vteřin ke zhroucení oběhu.
Fyzikální vyšetření a diagnostické metody
Mimo záchvaty arytmií může být fyzikální vyšetření srdce i elektrokardiogram zcela v normě, proto je nezbytné k určení diagnózy zachytit arytmie přímo v době jejich projevů. Základem vyšetření je anamnéza – zejména přesný popis charakteru palpitací, jejich začátku a konce (náhlost nebo pozvolnost) a doprovodných projevů. Provokační moment – například předklon, poloha na boku, stres nebo námaha – může též diagnostiku usnadnit.
Pro určení diagnózy je velmi podstatný záchyt probíhající arytmie na elektrokardiografickém záznamu (nejlépe 12svodovém EKG), který umožní podrobné posouzení charakteru aktivace síní a komor a alespoň odhad původu konkrétní arytmie. Vyskytují-li se paroxysmy arytmie jen občasně, volíme dlouhodobější záznamníky (monitory) rytmu, které snímají srdeční elektrickou aktivitu i v běžném životě pacienta. K dispozici máme tzv. Holter záznamník, který nahrává pacientův rytmus nejméně po dobu jednoho dne – tedy 24 hodin. Podstatně výtěžnější jsou ale dlouhodobé monitory (smyčkové záznamníky) nahrávající EKG záznam po několik dnů až týdnů. Všechny tyto záznamníky mají samolepicí elektordy umístěné povrchově na kůži a jejich záznamy jsou zpětně hodnoceny lékaři. V neposlední řadě je k dispozici nespočet nositelných záznamníků rytmu, ať už ve formě pacientových elektronických hodinek s touto možností, nebo různých kartiček, které přikládá pacient na hrudník v době obtíží. K odhalení jen zřídka se vyskytujících arytmií lze použít i implantovatelné EKG záznamníky (implantabilní loop recorder – ILR), které po vpravení do podkoží mohou zaznamenávat rytmus po dobu několika let, jejich načítání probíhá bezdrátově a lze analyzovat i na internetovém prohlížeči.
U některých forem arytmií doplňujeme i ostatní vyšetření srdce – echokardiografii k posouzení srdeční kontraktility (výkonnosti mechanického stahu), morfologie a funkce chlopní. U rizikových pacientů s komorovými arytmiemi je na místě vyšetření koronární angiografií k vyloučení ischemické choroby srdeční.
K upřesnění diagnózy arytmií přistupujeme k elektrofyziologickému vyšetření (EFV). Jedná se o vyšetření invazivní – katetrizační, kdy se katétry (dlouhé, obvykle řiditelné nástroje) zavádí cestou žilního řečiště vpichem v oblasti třísla (stehenní žíla) do srdečních dutin. Jimi poté lze snímat elektrické potenciály přímo z kardiomyocytů a buněk převodního systému a současně tyto buňky stimulovat – vybudit – v elektrickou aktivitu. Vyšetříme tak rychlost vedení vzruchu anatomicky definovanými drahami i lokalizaci vzniku arytmií. Protože se jedná o vyšetření invazivní, při průkazu klinické arytmie (a dovoluje-li to situace) rovnou navazujeme odstraněním zdroje takové arytmie ablací.
Léčba
Po určení diagnózy tachykardie spočívá volba její léčby na klinických symptomech a potenciálním riziku, které je nutné probrat s pacientem. Některé arytmie léčbu nevyžadují a postačí ujištění o jejich benigní povaze. Naopak rychlé běhy arytmií mohou vyžadovat léčbu vedoucí k jejich ukončení bez odkladu. V takových případech lze arytmii ukončit na nemocničním lůžku vagovými manévry – stimulací parasympatického vegetativního nervového systému nebo podáním farmak. Oba principy vedou k ovlivnění rychlosti vedení vzruchu převodním systémem srdečním a mohou zastavit re-entry okruh. Další možností akutního ukončení běhu arytmie je dodání externího elektrického výboje v krátké celkové anestezii. Tím je obvykle rychle ukončena arytmie a nastolen normální sinusový rytmus s okamžitým ústupem obtíží. Po každé terminaci arytmie je nutné předcházet jejím recidivám a potlačit její výskyt. Možnosti medikace zahrnují léky řazené mezi antiarytmika čtyř tříd – léky ovlivňující natriové kanály, betablokátory, léky ovlivňující kaliové kanály, blokátory kalciových kanálů a několik nezařaditelných léků pro specifické situace. Léky je nutno užívat dlouhodobě a pravidelně, při jejich vysazení hrozí návrat arytmie. Jejich účinnost musí být sledována v kardiologické nebo arytmologické ambulanci, kdy je nutné vždy pomýšlet i na vedlejší nežádoucí účinky léčby.
Naproti tomu katetrizační vyšetření a ablace (odstranění) arytmie spočívají v invazivním zákroku, při němž vyšetřovací katétry zavádíme cévami až do srdečních oddílů a v nich poté tzv. mapujeme arytmii. Hledáme dráhy, kterými se vzruch šíří, a po definování okruhu či fokálního zdroje můžeme přistoupit k jeho odstranění, tedy ablaci. Využít lze několik forem energie vedoucích k trvalému zablokování vodivosti tkáně pro vzruch – radiofrekvenční působící na tkáň tepelně, ablaci mrazem či nejnověji elektroporaci, kterou selektivně docílíme odstranění nežádoucích buněk, které jsou podkladem arytmie. Výkony jsou velmi dobře tolerovány s jen minimální bolestivostí a trvají od asi 30 minut do 2 hodin, podle charakteru arytmie a komplexnosti zákroku. Je-li ablace úspěšná, je u zde uvedených tachyarytmií velká šance, že se již nikdy nebudou projevovat. Pacient přichází k takovému ošetření lačný, někdy s vysazenými léky a po zákroku zůstává na pozorování na lůžku kardiologického oddělení. Žilní vpich se obvykle sešije jedním stehem a hemostáza pacientovi po šesti hodinách umožní již vstávat z lůžka a druhý den propuštění domů. Doporučujeme klidový režim v následujících 14 dnech. Díky trvalému efektu provedených ablací spolu s jejich obecnou dostupností se jedná o léčbu, kterou volíme a měli bychom doporučit u naprosté většiny pacientů. V případě život ohrožujících komorových arytmií je nutné indikovat implantabilní kardioverter – defibrilátor (ICD),tedy jakousi obdobu kardiostimulátoru, který umí vzniklou tachyarytmii rozpoznat a pak buď vysokoenergetickým výbojem zrušit a nastolit normální rytmus, nebo využít série stimulačních impulsů o nízké energii (antitachykardickou stimulaci), kterou je možné terminovat především organizovanější a pomalejší komorovou tachykardii.